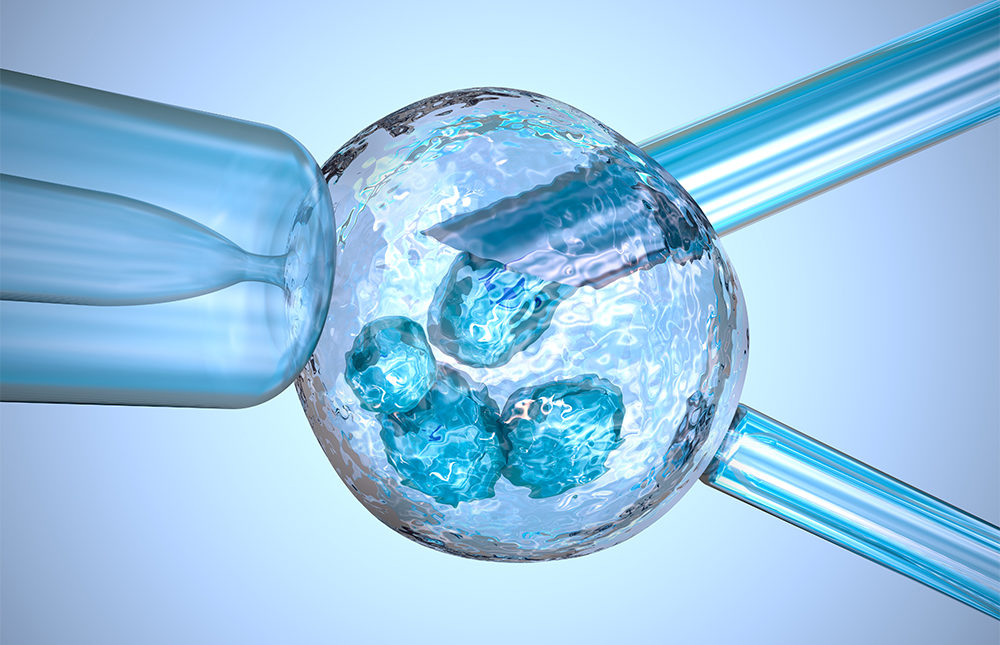
В Мексике успешно провели уникальную операцию по искусственному оплодотворению, в результате которой появился ребенок от «трех родителей».
Для зачатия эмбриологи изъяли ядро из яйцеклетки матери, которая страдает редким наследственным заболеванием – синдромом Лея. Это ядро пересадили в яйцеклетку другой женщины, а затем оплодотворили ее и перенесли эмбрион обратно в организм матери. Ребенок родился 6 апреля 2016 года. Как сообщают врачи, он не унаследовал генетические заболевания своих родителей.
Специалисты применили технику «веретенообразного ядерного переноса» (spindle nuclear transfer), благодаря которой удалось получить пять эмбрионов, из которых нормально развился только один. В результате родившийся ребенок получил ядерную ДНК матери и митохондриальную ДНК женщины-донора. Мальчик получил имя Абрагим Хассан. Команда эмбриологов из New Hope Fertility Center (Нью-Йорк) проводила процедуру в Мексике, так как методы получения эмбриона от трех родителей запрещены в США.
Альтернативная технология, которая делает возможным зачатие от трех родителей, называется пронуклеарный перенос (pronuclear transfer). Она предполагает оплодотворение яйцеклеток матери и женщины-донора спермой отца, затем извлечение ядер из обоих яйцеклеток до появления эмбриона и перенос материнского ядра в донорскую яйцеклетку. Первой страной, разрешившей эту технику ЭКО, в 2015 году стала Великобритания.
Это может предотвратить редкие, потенциально смертельные заболевания, возникающие из-за острой нехватки энергии, мышечной слабости, а в некоторых случаях сердечной недостаточности. Хотя у ребенка генетический материал состоит из трех человек, законодательством определено, что юридически ребёнок имеет двух родителей, а донор остаётся анонимным. Данный тип оплодотворения «в пробирке» поднимает ряд этических вопросов, однако данный способ полностью безопасен.
В последующие десятилетия появятся более продвинутые технологии, которые приведут к появлению “дизайнерских младенцев” для богатых.